
|
|
|
|
|
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
 |
2012年7月21日
●CHX(グルコン酸クロルヘキシジン)の有効濃度は0.1~0.2% ●CPC(塩化セチルピリジウム、塩化ベンゼトニウム、塩化ベンザルコニウム) 【衛生士 高橋】 |
14.Dr.Sandberg講演会レポート: 2012年7月8日
「患者さんを満足させるだけにとどまらず、 Dr.Sandbergとは、スウェーデンの開業歯科医であり、現在歯科医師会の副会長である。 年間4万円払い一生懸命頑張ること→ジムなど 歯科治療 量から質へ変えていく 日本とスウェーデンの違い 社会の発展について 昔の鍛冶屋 を選ぶには、 腕がいいこと、価格が安いこと、評判がいいこと、いつでもやってること、 1957年 最初の歯科医歯科医 こんにちの問題は情報がありすぎること スウェーデンの歯科保健 スウェーデンのう蝕予防 国民健康保険 1947年から始まる これにより効果的な治療統計ができる。更にこの統計を患者さんも見れるので 「デンタルヘルスにもとづいた歯科医療」 継続的に評価する→大事になっていく。伝えて明確な動機付け→どのようにすれないいのか動機づけをして改善を図る。 前向きなビジョンを持つことが重要!!VISION→FUTUREに向けて 患者さんに「あなたは歯を削るためにお金をはらいますか?」 しかし実際はまだ前者の患者さんが多いように思われるのです。全ての人が治療が怖いわけではない。 患者のために私たちが可能にできること 患者1人1人に目標が必要 魅力的な目標を見つける 各スタッフについても魅力的な目標が必要 患者においては * 自分が何者かを知る 測定 現在のみではない 多人数の患者管理を行うことは 皿回しをしている気分 目標 計測の項目 結果の管理 ・ストラクチャー:構造とルーターは違う、安心できるように、安心感を与える:どのようにして、いつ終わるのか 各スタッフ一人ひとりが目標を持つ(Dr/DH/AS/受付) 一緒に参加することで、安心でき安心感が生まれる 経営で大事なこと 何が得意なのか?臨床例 「新患に焦点を当てる」 ・内部マーケティングと外部マーケティング
積極的でなくてはならない。つまり患者に積極的に予防的視点が必要。(認識を深めてもらう) “熱意” 歯科専門家 患者もパートナー そこでSandbergからの提案 チームに新しく紹介する機会かので患者を一人ひとりの個人、パートナーと 指導の際に「しっかりやらないからきれいになりませんよ」とはっきりいう。 Dr.Sandbergが医院でしてる虫歯の説明 ネガティブにならない このツールを使った方がいいですよと言わない方がいい。 毎年レターを送る。それに歯ブラシを付ける。もらった患者は友人などとの話の中で。1年に1回歯ブラシがもらえると話す。それを聞いた人は歯ブラシがもらえる医院に変えるかもしれない。 人が価値 いいクラブを買えばいいゴルファーになるわけではない。ツールももちろん必要だがトレーニング。 ★歯科の将来 量を離れて質:まずは魅力的なビジョンを与える→お金に見合った価値 感想 迫田:通訳を通してだったので、スライドも英語で理解しにくいところも多々ありましたが、患者をスタッフの一員にすることは大事だと思いました。データを数値化、ゴールを明確にすることは再度意識しようと思いました。、唾液検査は、以前のようにORCTの1回目に含ませると、ORCTが高くて受けないという人にも、ある程度納得がいくような気がします。 髙橋:今回は英語の講演でモニターも英文表記でしたので、通訳だけで内容を理解するのは難しかったです。ですがS andberk先生はとてもユニークで途中途中にジョークを混ぜて講演されていたので堅苦しくなく安心しました。講演中に何度も話に出た、Krをパートナーとして見るということ。それは協力が大事で、一緒に目標を達成していき喜びを分かち合う。そして信頼を築き上げることに繋がるのだと思います。コミュニケーションをしっかりとって身近な存在に思っていただけるDHを目指したいです。 志田:ホワイトファミリーはサンドバーグ先生の理論に似た形式で行っていると思いました。ウェルカムレターは枚数が多いですがホワイトファミリーの理念が記されているので患者さんもわかりやすいのではないかと思います。書面でですが最初の自己紹介、アピールで患者さんの心をぎゅっと揺さぶれるものがあれば行ってみようかな?と足を運んでくれるはずです。CCでの会話はとても重要で、沢山の情報を与えすぎてもダメなので今どのような状態になっているのか、今必要なものは何なのかをわかりやすく簡潔にお話をするよう心がけたいです。理想はCC+Dr診査・診断を同じ日にしたいです。ORCTでは患者さんとの距離が近い人もいれば、遠い人もいるのでチームの一員となれるように言葉の選び方、伝え方、接し方の工夫、また予防の価値を感じていただけるようにケアしていきたいと思います。 【衛生士 志田 迫田 山平 長谷川 髙橋】
|
2012年12月2日
~幸せを広げる歯科衛生士~ 第2回 「心の豊かさと健康教育」 歯科衛生士の役割は、ムシ歯や歯周病を発症させないことです。そのためには知識や技術はもちろん、慢性感染症の専門家として生活習慣病の倫理学を学び健康教育できることが必要不可欠になってきています。しかしこのような働きをすることが歯科衛生士の役割であると認識されるにはまだまだ時間がかかるのかも知れません。 長岐祐子 歯科衛生士 |
健康な体内には、悪玉菌と戦う強い力をもった善玉菌がたくさんいますが、近年ストレスや食習慣の変化、運動不足などのさまざまな要因で、善玉菌が体内から失われてきていると明らかになってきました。
細菌療法ともいわれるバクトセラピーは、優れた善玉菌を体内に補給し悪玉菌の力を押さえ込んでいくというものです。
もともと体内に常在していた善玉菌を補給する方法なので、きわめて安全で自然な方法であります。
抗生剤をもちいて悪玉菌を少なくするのではなく、善玉菌を摂取して体内で増やし悪玉菌を減らし、善玉菌優位な環境にしていくことです。
人体の常在菌は、500種類500兆個の菌がいます。
重さにすると約2Kgになります。
体によい働きをする「善玉菌」、病気を引き起こそうとする「悪玉菌」、悪さはしないが体調を崩したり、免疫力が低下した時に病気を引き起こそうとする「日和見菌」の3種類がいます。
健康な状態では、善玉菌と悪玉菌はバランスを保っているが、バランスを崩すと悪玉菌と日和見菌の影響を受けやすくなり、健康を損なうことになります。
健康な人の体内には、食べ物の消化を助けたり、悪玉菌と戦う優れた善玉菌がたくさんいることがわかってきました。
ヨーグルトなどに含まれている乳酸菌やビフィズス菌は、腸内で増えると退治してくれる食品といえるでしょう。
2015.01.20 竹中
(2015.01.30)
Lロイテリ菌はペルー高地の極めて健康な母親の母乳から分離培養されました。
広島大学歯学部付属病院の二川浩樹講師のグループが乳酸菌の一種「ロイテリ菌」に虫歯菌(ストレプトコッカスミュータンス菌)の発育を阻止し、殺菌効果があることを突き止めました。
ロイテリ菌と虫歯菌を3対1で混ぜ試験管で培養すると虫歯菌の約90%は発育が抑制されました。
赤ちゃんが高い免疫力を持っているのは出生後お母さんから母乳を通して与えられる、このLロイテリ菌のおかげだとも言われています。
| 口腔内 | 虫歯、歯周病菌の抑制 口臭予防 |
| 胃 | ピロリ菌の抑制 (海外ではピロリ菌除去薬が強いので、これをまず服用させるほどの信頼あり) |
| 腸 | 腸内細菌の改善 (腸まで届きコロニーを形成する免疫細胞ヘルパーT細胞を活性化して免疫力アップ |
2015.01.22 高橋
(2015.01.30)
以前T&Kから発売されていた、バイオティーンシリーズに成分変更があり、ラクトフェリンが含まれなくなり、
販売元がグラクソスミスに変更になりました。
この度、T&Kよりペプチサル・シリーズが、バイオティーンの替りの商品として発売されました。
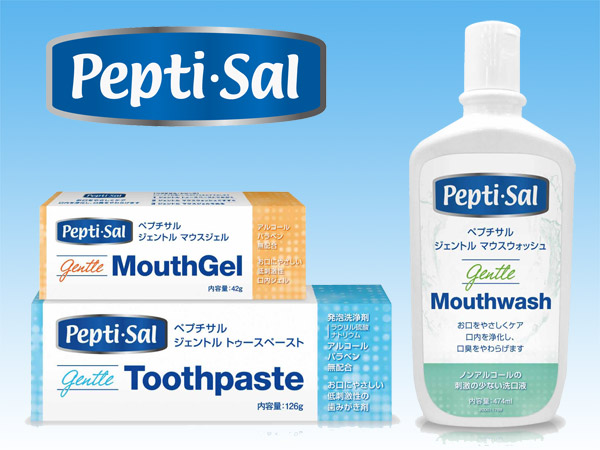
【ペプチサル・シリーズDH評価】
☆トゥースペースト
2015.02.20
(2015.02.20)
普通であれば、安静時、2mm前後の安静時空隙が存在し、嚥下時だけ一時噛みしめるだけで、その時に飲み込む唾液とガスによって、
逆流性胃腸液を流します。
通常、数分ごとに、無意識に嚥下、噛みしめをします。
しかし、ストレス下、忙しい日常で、人は知らず知らずのうちに噛みしめています。
知らない内にそれが長く続き、しかも噛みしめも通常なら
200kg以内がその倍の400kgぐらいで噛みしめたりするケースもあるのです。
当然、力の弊害が発生します。
重い荷物を持った時、緊張している時、細かい作業に集中している時。
これが短い時間であればいいのですが、継続して行われた場合や
意識のない睡眠中に持続的に行われていくと様々な全身的悪影響を起こします。
2015.02.23 迫田
(2015.02.25)
臨床で何が一番大事か
歯内・咬合・補綴・歯周……
ドべネックの桶に例え、どれか低ければそのレベルになってしまう
総合力が大事(包括的歯科治療)
10年間で失う歯の数は……
検査だけでそのまま放置した場合は3.6本
動的治療だけしてメインテナンスをしない場合 2.2本
動的治療とメインテナンスをした場合 1.1本
約3倍違う
30年で失う歯の本数
P.Axlssonらの調査 0.4~1.8本
平成23年歯科疾患実態調査報告より 10.5本
10倍歯を失う
(P,Axlssonらのほうは歯肉縁上プラークコントロールをKr任せにしないで定期メインテナンスを行った場合)
定期メインテナンスで、いかに歯を失わずに保てるかということが分かる
若い時期からしっかりとメインテナンスをしている人ほど歯を失っていないことが分かる
患者さんにとっての成果とは……
メインテナンスを続けるため 患者さんがまた来たいと思うためには、数値よりも実感
また続けて受けたいと想わせるには………???
圧倒的なプロケアの質が問われている 圧倒的→普通ではダメ
プロフェショナルケアが重要
歯肉縁上 ・PMTC
・PTC
歯肉縁下 ・Debridement
・Scaling
歯肉縁上
PMTC (Profesional Mechanical Tooth Cleaning)
内山先生の著書 PMTC2 参照
ポイントは細かい粒子(GC PTCペーストのファイン)で
回っているのがわかるくらいの回転でぐっと力をかけて歯肉溝付近も。
PTC (Professional Tooth Cleaning)
歯ブラシ、歯間ブラシ、フロスなどを用い手用で行う
ケア商品を処方するという発想
CHXはプラーク抑制効果 バイオフィルムを破壊してからの使用
濃度は関係あるか?
患者自身によるブラッシングが敢行されていれば、低濃度(0.05%)と高濃度(0.2%)のCHXリンスのプラーク抑制効果に有意な差がない
問題は、使う頻度と、使うタイミング、食後3分、3AMが効果的!!!
他の抗菌剤(CPCなど)との併用は効果に差がないだけでなく、歯や舌の着色や粘膜刺激などの副作用が増す可能性が高い
再石灰化補助の処方 MIペースト フッ素ジェル などで歯をコーテイングする
フッ素ジェルとMIペーストの違い
フッ素が唾液成分中のCa、Pを用いて再石灰化を促すのに対し、MIペーストはこれ自体にその成分を高濃度に含むので、唾液量の少ない人や緩衝能の低い人に効果が期待できる
唾液と比較してCa190倍 P20倍
歯肉縁下
歯肉縁上がプラークコントロールできてから歯肉縁下へ
上皮と結合組織の再生速度 0.5mm/日
7×7mm角の皮質欠損の場合7日目に上皮細胞同士がぶつかり、
遊走がストップする
その後上皮成熟が起こり重篤扁平上皮が再生されていく
骨の再生スピード 1~2μm/日
1~2mm再生するのに1000日(約3年)を要する
歯周治療終了後の歯周組織は長い上皮性付着となる
上皮性付着は長い時間をかけて結合組織性付着に置換される
内山先生のところでは抗菌療法は行っていない
理由として
生体に外来から沈着した刺激物、およびそれによって変性した組織などを除去すること
歯周治療においては、歯肉縁下のプラーク、歯石、汚染歯根面、不良肉芽組織を除去することをさす
歯冠部、歯根部、ポケット内の非付着性及び付着プラークや歯石を除去することにとどまり、
セメント質は必要以上に除去しない
以前は感染したセメント質は取り除かれなければいけないと考えられていたが
今は内毒素は表層に付着しているので歯石は残さないようにしてセメント質をできる限り残す考え方である
SRPは歯石除去 リンデ先生は今はルートプレーニングといわない SC+デブライトメント
根面を痛めないようにするもの
エキスプローラー (american eagle)
ブレード「グレーシーキュレット」の半分
第一シャンクは3mm短いので、狭いポケット部分や分岐へのアクセスに適している
超音波スケーラーも手用インスツルメントも、正確に使用して歯根面からの感染物質の除去が達成されれば
ほぼ同様の治療結果が得られる。
手用で除去できることが大事
超音波はメインテナンスが主流
学術的には歯石は完全に取りきる 外科をしてでも。
アメリカでは抗生剤を飲んでもらい歯石を一日でとってしまう方法もある
→Cure的な考え
力を察知する―歯周病と関連して
細菌感染はケアでコントロールできても、力による炎症もある。
Dental Overload Syndrome(過剰負荷症候群)
持続的に加わる微小な力、あるいは過剰で暴力的な咬合力によっておこる
様々な歯科的病態
(下顎大臼歯の内傾斜と内側骨吸収、小臼歯過剰負荷による骨隆起増大、咬合の低位化による舌スペースの狭小で、口呼吸や、常時開口、
睡眠時無呼吸の発症。前歯、犬歯先端咬耗と酸蝕、歯槽骨縁の根面部の過剰咬合圧による歯質結晶の圧縮破壊による喫状欠損の発生や根面露出、
上顎前歯犬歯間歯槽骨の破壊による、前突、離開)
16歳から25歳までの8番萌出圧による大臼歯部位の内傾斜咬合の進行は深刻。親知らずの根未完成時に予防的抜歯が大切
歯肉炎と咬合性外傷が共存する場合は…
まずはプラークをはじめとする発症性因子の除去を
第一目的とする。
咬合調整や固定により歯の動揺を
減少させることは可能であるが、
歯周組織の破壊を抑制することは不可能である
実際の臨床では「咬合干渉により著しい
歯の動揺を認める場合に限り、炎症のコントロールと並行して
咬合調整をする」と覚える
プロ―ビング時のOver instrumentationに注意 圧は20~25g
咬合性外傷の場合 X線上で垂直性骨吸収が見られても付着が残っていればプローブが入っていかない
この時にRoot Debridementで付着を除去してしまうと上皮が入り込みポケットを人為的につくることになってしまう。
炎症のない場合は咬合調整のみ
Tooth Wearの中で
力とは関係ないが関連するもの
酸蝕歯…酸による歯の化学的溶解
摩耗…歯の接触以外の機械的作用による歯の摩耗
力と関連するもの
咬耗…歯の接触による機械的な歯の摩耗
アブフラクション…バイオメカニカルな荷重による歯質の喪失
詳しくは 側方または斜めの偏心性咬合圧(パラファンクション)により歯が屈曲もしくは歪むと歯頚部に応力集中が起こる
この引張成分により、歯の硬組織の化学的、構造的統合性が壊され、構造破壊が起こり、
マイクロクラック(微小崩壊)から脱灰進行や酸蝕進行へ
その後、壊れた歯頚部の硬組織は摩耗や咬耗や酸蝕により
tooth wearに罹患しやすい状態となり
特徴的な楔状欠損が生ずる
成因
セメント質剥離は、局所的に急激な歯周組織の破壊を起こす特殊な歯根破折である。
ほとんどのセメント質剥離は、前歯部歯根の根尖側より3分の2(セメント質が厚い領域、セメント質と象牙質の境目)で生じる
その原因は、加齢や摩耗などと関連する連続的な過度のストレスである。
起こりやすい部位 上顎&下顎切歯 76.1%
生活歯 65.3%
男性 77.5%
60歳以上 73.2%
6mm<ポケット 73.2%
咬耗 77.9%
(歯根破折は98%無髄歯 )
細菌性心内膜炎
歯周病菌のA.A菌は、外毒素の白血球に毒素(リュウコトキシン)を持っていて、白血球の食菌・殺菌作用に抵抗して
心臓弁膜に付着・定着して心内膜炎をおこす。
またストレプトコッカス・サングイスは細菌性心内膜炎を起こす代表的な細菌で、
ストレプトコッカス・ミュータンスもしばしば細菌性心内膜炎症を起こす。
細菌性心内膜炎の原因菌の多くは口腔内に住み着いている
肺炎
口腔、咽頭や歯周局所の細菌が原因菌となる
腎炎
口腔内の慢性感染(根尖病巣や歯周病)病巣の細菌性抗原が糸球体基底膜に沈着すると、腎臓の基底膜細胞を傷害し糸球体腎炎が起こる
リウマチ性関節炎
口腔内の慢性感染症の細菌性抗原が関節腔に沈着すると、免疫病理学的反応が起きて、炎症が起こり、破骨細胞が活性化されることが
原因となって、関節炎が起こる。
※リウマチは免疫抑制系の抗リウマチ剤MTXを併用するケースが多くドライマウスを引き起こす
術後性肺炎
全身麻酔時の気管内挿管により…
挿管患者では非挿管患者と比較して肺炎の発症が6-20倍増加し
挿管患者の8-28%にVAPが発症する (VAP・・・人工呼吸器関連肺炎)
VAPの致死率は24-50% 患者の状況や原因菌によっては76%にまで及ぶとの報告もある
VAPへの対策は大侵襲手術後の管理を行うICUにおいてきわめて重要な課題である
2015.03.01 迫田
(2015.03.10)

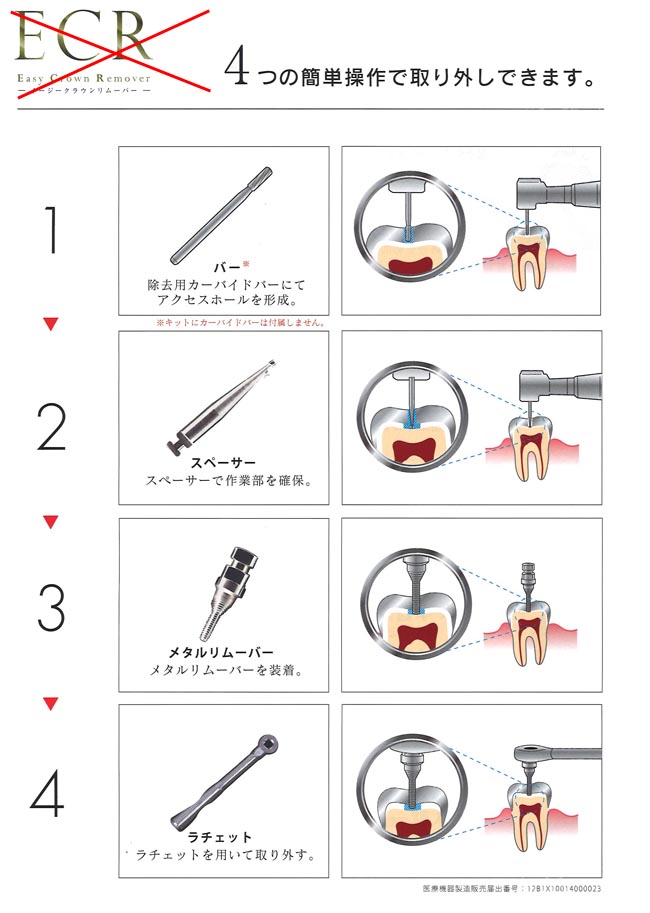
↓
歯質に穴があいたり、神経にダメージ
ネジが歯質にヒビを入れたりします。
歯質への負荷が局所に集中して割れる。
2016.09.30
(2016.09.30)
CAMBRAとは アメリカのスタンダードプログラム
CDAとUCSFとの共同開発された将来のウ蝕発生リスクの分類とリスク別推奨処置をプロトコルしたウ蝕管理法
口腔内リスクを常にバランスで管理
「現在の口腔内の健康状態」「元々の口腔内の個人資質」「生活習慣」にあわせ、患者にそったプログラムで管理ウ蝕リスクを4段階で判定 カリオスクリーンによる細胞数の測定、唾液検査、磨き残しチェック、生活習慣の問診など数値や視診によりリスク評価エビデンスに基づく推奨処方 4つの判定結果の基づいたプロケア、ホームケアの推奨処方があらかじめ用意されてるので初心者スタッフでもできる
カリスクリーン 小型の口腔内の清掃状況を数値化出来る機械
下顎3-3の舌側を専用スワブで1回なぞり、アンプルをつくり機械にセット
15秒で判定ウ蝕原因菌と高い相関性のあるATP(アデノシン三リン酸)を計測
0-9999の値で表示{スワブ内のルシフェラーゼ(酵素)がATPに反応して発する光を測定}
{ミュータンス連鎖球菌および連鎖球菌は細菌よりもATPを発する}
予防歯科に移行するモチベーションキッドとして使用するもの
細菌の数値化が15秒で出来る問診はフォームがありチェックしてもらいレントゲン診断、ホワイトスポット視診、唾液量の測定、プラーク量視診等のチェック数で4段階のリスクを決める
カリスクリーン本体39万8000円 スワブ3万円(25本入り)1回単価は千円くらい
現在ORCTではサリバテストを行っていて、ミュータンス菌、ラクトバチラス菌培養を行っています。
来院回数を比べるとカリスクリーンは1回で結果がでてスピーディではありますが、カリオグラムの方がより具体的な細菌、唾液の質、プラーク量などの判断が出来、より精密な指導が出来ます。
予防プログラムが確立していない医院においては簡単に出来るので効果的ではあるかもしれませんが、当医院のORCTプログラムの方が確立しているので、購入する必要はないと思われます。
2019.06.13 志田・迫田・金森
(2019.07.18)
|
|