�X�C�X�̈�Õی����x �@
���X�C�X���{���C�t�X�^�C����������B
�X�C�X�̈�Õی����x�ɂ��ăX�C�X�Љ�ی����iBAG�j�̃z�[���y�[�W�̏��𒆐S�ɂ܂Ƃ߂Ă݂܂��B
�X�C�X�ł͌��N�ی��ւ̉����͋`���t�����Ă��܂��B
�����ی��Ƃ��Ắw��{���N�ی�Grundversicherung�x�́A�X�C�X�ɏZ�ޑS�Ă̔�ی��҂ɓ����������̈�Â�ۏ�����̂ł��B
��{���N�ی��ŃJ�o�[����Ȃ������ɑ��Ắw�lj��ی�Zusatzversicherung�x�ƌĂ����̂��ݒu����Ă���A
������͔C�ӂʼn����ł��܂��B
��{�ی����J�o�[�����Ô�
��҂̎���
�@��҂͎��Â��n�߂�O�ɁA���̎��Â���{�ی��ŃJ�o�[����邩�ǂ�����������B
��҂̎��Ís�ׂ͂��ׂĊ�{�ی��ŕ��S����܂��B
��҂̎w�����鑼�̎��Ö@�i���w�Ö@�@Physiotherapie�ASPITEX�ƌĂ�鎩����A
�×{���ł̉��A�h�{���k�A���A�a���k�A����Ö@�A�^���Ö@�j�A
�����i���́A�����g�Q�����j����{�ی��Œʏ�J�o�[����܂��B
���_�Ö@�͈��̏������������ꂽ�ꍇ�̂ݕ��S����܂��B
���Â��ی��ŕ����邩�ǂ����́A�S���ォ���N�ی��Ɋm���߂Ă��������B
�����Ì��ʂ⎡�Â̖ړI�A�܂��͔�p�ƌ��ʂ̌o�ϐ��ɋ^�₪����悤�ȏꍇ�A
��{�ی�����̎x���������ۂ��ꂽ��A���̏����t���ł̎x�����ƂȂ�܂��B
�⑫��ÁiKomplementärmedizin�j
�@�⑫��ÂƌĂ���Âɓ���Ȃ��s�ׁA
2005�N�V���P��������I���i���イ�j���ÈȊO�͊�{�ی�����͎x�����Ȃ��Ȃ�܂����B
������w�A�z���I�p�V�[�Ȃǂ͊�{�ی��ł͕��S����܂���B
���J�C���v���N�e�b�N Chiropractik (�Ғ��w���@�j�̓X�C�X�ł͈�ÊW�E�ƔF�߂��Ă��āA��t�̏��������Ŏ��Â��邱�Ƃ��ł��A��{�ی�����x�����܂��B
���@
�@��{�ی��́A���Z�n�̏B�́w�a�@���X�g�x�ɍڂ��Ă���a�@�̈�ʃJ�e�S���[�̕a���A���ÁA���@����x�����܂��B
���v���C�x�[�g�┼�v���C�x�[�g�ی��ƌĂ��A�����g�p������A��҂̑I���������肷����ʑҋ�����]����ꍇ�A�lj��ی��ɓ����Ă�����̕ی����x�����܂����A��{�ی��݂̂ł���Ύ��ȕ��S�ƂȂ�܂��B
�a�@�̑I��
�w�a�@���X�g�x�͉�����̌��N�ی���Ђ����Z�n�̏B�̌��N�ۂŖႦ�܂��B
�����Z�n�ȊO�̏B�̕a�@�Ŏ��Â��Ȃ���Ȃ�Ȃ��ꍇ�i�ً}������̎��Áj�A���̕a�@���ǂ��炩�̕a�@���X�g�ɍڂ��Ă���Δ�p�͕ی��Ŏx�����܂��B�����̈ӎv�ő��B�̕a�@�Ŏ��Â������ꍇ�́A��{�ی��ŃJ�o�[�����̂��⍇���Ă��������B
��
�@��t�����������w���X�g«Spezialitätenliste»�x�ɍڂ��Ă����͂��ׂĊ�{�ی��ŕ��S����܂��B
�ی������S�����͌��݂��悻2500��ނ���܂��A��w�̐i���ɔ����ď�ɉ�������Ă��܂��B
�� 2001�N1��1���ȍ~��t�́A��t���I���W�i����i�Ɠ��Ɏw�肵�Ȃ�������A�I���W�i���ɑウ�ăW�F�l���b�N���i�i�ƌ�ł̓Q�l���J Generika �A����ł� générique�j�邱�Ƃ��ł���悤�ɂȂ�܂����B�W�F�l���b�N���i�Ƃ́A�I���W�i�����[�J�[�̓������ꂽ��A����Ɠ������̂Ƃ��ĒS�����{�@�ւ̋��Ĕ������ꂽ�R�s�[���i�ł����A�����L���������z������Ă���A�I���W�i���Ɠ��l�̌��p������܂��B�W�F�l���b�N���i�́A�����J�����K�v�Ƃ��Ȃ����߁A�I���W�i�����[�J�[���������l�i�ň��i��o�����Ƃ��ł���킯�ł��B
�����ăI���W�i�����[�J�[�̈��i���w������ꍇ�A���҂͖�i���20�������ȕ��S����Ƃ����@����2006�N�P���P�������{����Ă��܂��B
�W�F�l���b�N��i���ꍇ�̎��ȕ��S�͂���܂Œʂ�A10���ł��B
��ǂł́A�W�F�l���b�N��i������ꍇ�́A���̂��Ƃ�����҂ɓ`���Ȃ���Ȃ�܂���B
�\�h���
�@�ȉ��̗\�h���u�́A�a�C�̋^���������Ƃ����ׂĊ�{�ی��ŕ��S����܂��B
�a�C�̋^���̂���ꍇ�́A��t�̔��f�Ō��������邱�Ƃ��ł��A���̔�p����{�ی������S���܂��B
�E 16�܂ł̎q����Ώۂɂ����\�h���ˁF�A�M���N��(BAG)����߂��\�h���˃v�����ɉ��������́F�j�����A�W�t�e���A�A�S���P�A���]�A�͂����A�����ӂ����ׁA������ჂȂǁB
�C���t���G���U�̗\�h���ˁF
��65�ˈȏ�̐l�Əd���a�C�ɂ������Ă���l�ŃC���t���G���U�����̐l�̕a��ɏd��Ȉ��e����^����ꍇ�̂�
�E ���w�O�̎q���̔���ƌ��N��Ԃ̒���f�f�@���v�łW��
�E �w�l�Ȃ̗\�h���f�i���`�F�b�N���܂ށj
�����̑O�̂Q�N�Ԃ̐f�@�ňُ킪�Ȃ������ꍇ�͂R�N�ɂP�S�B�ُ킪�������ꍇ�͕K�v�ɉ����ĕ��S�B
�E ������̑��������̂��߂̃}���O���t�B
����e�A���A�o���ɓ����ɂȂ����l������ꍇ�͂P�N�ɂP�S�B50�Έȏ�̏����͂Q�N���ƂɂP��̕��S�B
���f�͏B���邢�͂��̒n���̈�Ãv���O�����g���Ŏ�茈�߂��A���̎��������̂łȂ���Ȃ�܂���B
(�ڂ������͎厡��ɖ⍇���Ă��������B)
�D�P�E����
�E������f
�@��t���邢�͏��Y�m�ɂ��
�D�P���Ԓ��V��̒�����f�ƂQ��̒����g����
�i�D�P10�T�Ԃ���12�T�Ԃ̊ԂɂP��A20�T�Ԃ���23�T�Ԃ̊ԂɂP��j
�����X�N�D�P�̏ꍇ�͂��̒����g�����͕K�v�Ƃ������ׂĂ����S����܂��B
�E�o�Y�����R�[�X
���Y�m���J���R�[�X�i�o�Y���������j�ɎQ������ꍇ�A
100�t�����̎Q����⏕���o�܂��B
�E����
��t�܂��͏��Y�m���t���Y�����ꍇ�A
�a�@�A����A���Y�@�iGeburtshaus�j�̂ǂ��ŕ����Ă�
��{�ی��Ŏx�����܂��B
�E�Y��̌���
�o�Y��U�`10�T�Ԃ̊ԂɎ錟��
�P��x�����܂��B
�E�������k
���Y�m�܂��͐���(�玙���k�̎��i�����Ō�w�Ȃ�)�ɂ��������k
�R��܂Ŏx�����܂��B
�E�D�P����
�]�܂Ȃ��D�P�������ꍇ�A12�T�܂ł͖{�l�̈ӎv�ŁA����Ȍ�͈�t�̔��f
�Œ���ł��A�`���ی��Ŏx�����܂��B
�E�V�����̓��@��
��e�̓��@���Ԓ��Ɉꏏ�ɓ��@���Ă��錒�N�ȐV�����̓��@�E�Ō��
��e�̌��N�ی������S���܂��B
�V�������a�C�̏ꍇ�́A
�V�����̌��N�ی������S���܂��B
���D�P�̎��Ëy�ђ���
�t�����`���C�Y�⎩�ȕ��S�z�̑ΏۊO�A
�S�z�`���ی��ŃJ�o�[����܂��B
���w�Ö@�i���n�r���j
���̗��w�Ö@�m�ɂ���čs���闝�w�Ö@
��t�̏����ŁA
3�����Ԃɍō�9��܂Ŋ�{�ی��ŃJ�o�[����܂��B
����t���K�v�ƔF�߂��ꍇ�͌p�����\�ł��B
�ዾ�ƃR���^�N�g�����Y
�`���ی��́A��t�̏���ⳂŁA
18�܂ł̎q��
�ዾ�̃����Y�ƃR���^�N�g�����Y�ɑ��Ė��N�P�W�O�t�����������܂��B
19�Έȏ�45�܂�
5�N�ɂP��P�W�O�t�����⏕���܂��B
���ŏ��͊�Ȉ�̏���Ⳃ��K�v�ł��B
�Ȍ�͊ዾ�X�̐��X���ɂ�鎋�͌����ōς݂܂��B
�����x�̎��͏�Q��A���ʂȕa�C�ɂ������Ă���ꍇ
�N��ɊW�Ȃ���{�ی��͂�荂���⏕�����o���܂��B
�ڍׂ͕ی���Ђ��A��t�ɖ₢���킹�Ă��������B
�⏕���Ȃ�
������сA�z����A�`���Ȃǂ̕⏕���́A
�Ώۃ��X�g�iGegenständeliste�F
http://www.bag.admin.ch/dokumentation/gesetzgebung/
00710/index.html?lang=de#sprungmarke0_4)
�ڂ��Ă�����̂́A���������Ί�{�ی������S���܂��B
���������������Ȏ��Á�����������
�ʏ�̎��Ȏ���
�i�����̎��Â�A���ȋ����Ȃǁj
��{�I�ɕ��S����܂���B
�i�����Ⴍ�j�튯��A�����a�A�l�H�S�قȂǂ̏d���a�C�ɂ������Ă���ꍇ
��t�����Ȏ��Â̕K�v������Ɣ��f�����ꍇ�͋`���ی������S���܂��B
���̂̎��Ȏ���
�J�o�[����ی����Ȃ��ꍇ�̂݁A��{�ی������S���܂��B
����ۗ{�iBadekuhr)
��t�̏����ŁA����ۗ{�̔F�������×p����ōs����ꍇ
1�N�Ԃ�21���܂�1���ɕt��10�t�����⏕���܂��B
����t�̎��ÁA���w�Ö@�A��܂Ȃǂ͕ʂɈ����܂��B
��{�ی��ŕ��S����Ȃ��\�h���
�� ���s�����鎞�̓���ȗ\�h���˂�\�h��ÁA�Ⴆ�Ή��M�a��}�����A�̗\�h���˂Ȃǂ͕��S����܂���B
��{�ی��ʼn����҂����S����z
�ی��̊|����
��{�ی������S�����Ís�ׂ͖@���Ō��߂��Ă��邽�߁A�ǂ̕ی���Ђɉ������Ă������������܂��B
�������|�����͕ی���ЁA�B�Ȃǂō�������ꗥ�ł͂���܂���B
���z250�t�����O�ォ��400�t�����i�t�����V�[�Y300�t�����Łj����Ƃ���܂ł���܂��B
�����B�ɏZ��ł��āA�����ی���Ђɉ������Ă��Ă��A�Z��ł���Ƃ��낪�s�s���ƍx�O�Ŋ|����������Ă��܂��B
�ی���̒n��iRegion 1-3�j�Ƃ������̂�����A���ꂼ��̃Q�}�C���f�i�s�����j���ǂ̒n��ɑ�����̂����߂��Ă��܂��B
��{�ی��̊|�����͔N��ʂɂR�i�K�ɕ������Ă��܂��B
19�������q���A
19����26�Ζ����܂ł�N�A
26�Έȏ�𐬐l�Ƃ��Ă��܂��B
3�l�ڂ̎q������|�������ɂ�����A
�Ƒ�������������A
���l�̊|�����͒Ⴂ����ǐN�����l�����ɂ���Ƃ���ȂǁA
�ی���Ђɂ���Ċ|�����̐ݒ�̎d���͂܂��܂��ł��B
�ی���ЁA�n��ʂ̊|�����̗�͎���HP�Ō��邱�Ƃ��ł��܂��B
http://www.comedia.ch/de/1-Service/Versicherungen/grundpraemien2005.html�j
�܂����̂g�o�ŁA���Z�n�̕ی���Еʊ|�����̔�r���ł��܂��B
http://www.praemien.admin.ch/
�|���������������V�X�e���@
�z�[���h�N�^�[�E���f����HMO�i��ÃZ���^�[�j�E���f��
�|��������������܂��B
��t��a�@�̑I������������A
�z�[���h�N�^�[��HMO�̈�t�ɂ�����V�X�e���ł��B
HMO���f���͑傫�ȊX�Ɍ����܂����A�|�����͍ő�25���܂Ŋ�������A
�z�[���h�N�^�[���x��I�������5�`15����������܂��B
���ً}�̏ꍇ�Ȃǂ̗�O�������āA�z�[���h�N�^�[��ʂ����ɕʂ̈�҂Ɋ|����Ƃ��̈�Ô��ی��͕��S���Ȃ��Ƃ��Ă���ی���Ђ������ł��B�@
�iHMO�̃��X�ghttp://www.comparis.ch/krankenkassen/Web/Info/hmocenterlist.aspx�j
���C�g���f���F
���N�ی���Ђ̃��X�g�ɍڂ��Ă����t�ɂ����邱�Ƃ������B
�ی���Ђɂ���Ă͓��@����ꍇ���A�ی���Ђ̃��X�g�ɍڂ��Ă���a�@�ɐ����A�W�F�l���b�N��D��A
����̎�p�̏ꍇ�ɃZ�J���h�I�s�j�I�����K�v�B
�|�����͂��悻20�������Ȃ�܂��B
�{�[�i�X�V�X�e���F
�O�N�ɕی����g��Ȃ������ꍇ�A
���̔N�̊|�����������ɂȂ�܂��B
5�N�����Ċ�������ƍō��̊����z�ɒB���܂��B
���̌�A�ی����g�����ꍇ�A���̔N�͊���������i�K�߂�܂��B
���������̕ی��V�X�e������Ă����Ђ͏��Ȃ��B
�܂���{�ی��̊|���������̕ی���荂�߂ɐݒ肳��Ă����A�{�[�i�X���L���ȊԂ͂��̕ی���Ђ��瑼�Ђֈڂ邱�Ƃ͏o���܂���B
�����҂̎��������Ȃ��A�|�������Ƃ�����ꍇ�F
��{�ی��̊|�����̉��������Z�n�̖���ɐ\�����邱�Ƃ��o���܂��B
�i�ڂ����͊e�Q�}�C���f�ɖ⍇���Ă��������j
�t�����V�[�Y�Ǝ��ȕ��S
�N�Ԃ̊|�����ɉ����ĉ����҂͈�Ô�A���@��A���̈ꕔ�S���܂��B
�t�����V�[�Y
�N�Ԃ̈�Ô���̋��z�ɒB����܂ł͉����҂��S�z���S������z�A
��{�ی��ł�300�t�����ƌ��߂��Ă��܂����i18�˂܂ł̎q���̓t�����V�[�Y������܂���j
�����z�������ݒ肷�邱�Ƃ��ł���悤�ɂȂ�A300�t��������ō�2500�t�����܂ł̊Ԃʼn��i�K���ɕ������Ă���t�����V�[�Y�̊z��I�Ԃ��Ƃ��ł��邱�Ƃ������Ȃ�܂����B
�t�����V�[�Y�̊z�������قǁA�|�����������Ȃ�܂��B
�N�Ԃ̈�Ô�Ȃǂ̍��v�����̃t�����V�[�Y�z�ɒB�����ꍇ�A
�������z�ɑ��ĉ����҂���Ô�̂Ȃǂ�10%���x����Ȃ���Ȃ�܂���B
��������ȕ��S�iSelbstbehalt�j�ƌ����܂��B
�����ȕ��S10���i�W�F�l���b�N�łȂ����20���j�ɂ͔N�Ԃ̏��������A
���ȕ��S�iSelbstbehalt�j�̍ō����z�͔N�ԍ��v700�t�����ƂȂ��Ă��܂��B�i18�˂܂ł�350�t�����j�B
��N�Ԃɉ����҂��x����Ȃ���Ȃ�Ȃ���Ô�Ȃǂ̍��v���ȕ��S�z
�ō��Ło�t�����V�[�Y�i300�t�����A���邢�͎����őI�������z�j�{10%�̎��ȕ��S�̍��v�i�ō��z700�t�����j�p
18�˂܂łł͂��̊z�͍ō�350�t�����ł��B
�N�Ԃ̈�Ô�͔N�x���ƂɌv�Z����܂��B��t���������ڌ��N�ی��֑��t���Ȃ��ꍇ�A
�������ɂ͌��N�ی���o�p�̎��Ö�������������Ă��܂��B
��������N�ی��֒�o���A�������͉����҂��x�����܂��B
��̏ꍇ�͍s�����̖�ǂɓo�^���Ă���Ζ�ǂ��璼�ڌ��N�ی���������A
���̏�Ŏx�������ꍇ�͌��N�ی��֗̎������o���܂��B
���̔N�̂����̋��z���t�����V�[�Y�̋��z�ɒB����܂ł́A���N�ی�����̕����߂��͂���܂���B
���A��ǂ��璼�ڕی���Ђ������ꂽ���́A�t�Ɍ��N�ی�����x�����̗v�������܂��B
���̋��z���t�����V�[�Y�̊z����ƌ��N�ی�����90���������߂���A
���̔N��10���̎��ȕ��S���v��700�t�������z����ƌ��N�ی����S�z���S���܂��B
���Ö����̒�o�A�������̎x�����A�����߂��Ȃǂɂ��Ă͂��ꂼ��̌��N�ی���Ђɖ⍇���Ă��������B
Spitex
��쐧�xSpitex
Spitex��spital- und heimexterne Gesundheits- und Krankenpflege und Hilfe
�i�a�@�O�A�×{���O�ł̊Ō�Ɖ��j�̗��́B
1995�N�ɉ������ꂽ���N�ی��@�ɂ��A����ł̐��Ƃɂ��Ō����o����N�ی��ňꕔ���S�����悤�ɂȂ�܂����B
����ȑO���n�������́A�ԏ\�������ċ���Ȃǂ��Z���̊Ō���쉇�������Ă��܂������A26�B���ЂƂƂȂ��āA
�S���I�ȑg�D�Ƃ��Ă�NPO Spitex�i��c���V���s�e�b�N�X�j���ł��܂����B
�X�C�X�S�̂�700���܂�̑g�D��NPO Spitex�̎P���ɓ����Ă��܂��B
Spitex�͓��{�ł͉��ی��̊NJ��ɂȂ�܂����A�X�C�X�ł͌��N�ی��ɑg�ݍ��܂�Ă��܂��B
�B���Ƃ�Spitex�g�D������A���ꂼ��̏�����Ă��܂��B
������Ƃ͕ʂɉc����ړI�Ƃ����Ќ`�Ԃ�Spitex�����݂��A���̃T�[�r�X�̒��ŋ`���ی��̑ΏۂƂȂ�s�ׂ͕ی������S���܂��B
�P�DSpitex�T�[�r�X�̑Ώێ�
�@�@�a�C�A���́A��Q�A�V��A�o�Y��Ȃǂʼn���K�v�Ƃ���ꍇ�A
�S�Ă̏Z�������̃T�[�r�X���邱�Ƃ��ł��܂��B
�i�Ⴆ�A�a��̉��̉��A�V��҂��Q�ҁA�������҂ɑ���Ō�Ǝ��ÂȂǁj�B
�����N�ی��̑ΏۂƂȂ邽�߂ɂ͎��̏��������Ȃ���Ȃ�܂���B
�@�@��t���K�v�ƔF�ߎw�������邱��
�A�@�Ō삪�K�v�ł���ƔF�肳��邱��
�B�@�Ō�v����쐬���Ē�o���邱��
�Q�DSpitex�̊�{�I�ȃT�[�r�X
�@�@��{�Ō�T�[�r�X�F��ʓI�ȊŌ�ŁA�̂̈ʒu��ς�����A�H����H�ׂ�������A�g�̉q��
��ۂ��ƂŁA���N�ی�����p�S���܂��B
�A�@���ÊŌ�T�[�r�X�F�a�@�O�ł̎��ÂŁA��т̌����A�A�t�A���˂Ȃǂ̍s���ł�������N
�ی������S���܂��B
�B�@�Ǝ������T�[�r�X�F���ʂ̌��N�ی�����͎x�����܂���
�i�lj��ی��ɉ������Ă���ꍇ�͎x������ꍇ������܂��j�B
��{�T�[�r�X�̗����͏B���ƂɌ��߂��Ă��܂��B
�����Ǝ��Y�ʂ̗����̌n���K������Ă���B������܂��B
���ʂ͂܂��{�l���x�����A��Ō��N�ی�����t���V�[�Y�Ǝ��ȕ��S��10������
���������ꂽ���z���߂��Ă��܂�
(�o�[�[���̂悤��Spitex�����ڌ��N�ی��ɐ�������Ƃ��������܂��̂Ŋe�B��Spitex�A�܂��͌��N�ی��ɖ⍇���Ă��������j�B
�R�D����
��{�Ō�A���ÊŌ�͌��N�ی������S���܂��B
�K�v�x�̔F��i70�t�������炢�j�A�Ō�v��̍쐬�i50�t�������炢�j�A
�Ō��ꎞ�ԓ������50�|70�t�������炢�̗����ݒ�ɂȂ��Ă��܂��B
�Ǝ��̉����͒lj��ی������S����ꍇ�������đS�z���ȕ��S�ƂȂ��Ă��܂����A
�ꎞ�ԓ������22�t�����Ǝs��̗����ɔ�ׂĒႭ�ݒ肳��Ă��܂��B
����͌��N�ی������S���Ȃ�����ɁA���z�����A�B�A�n�������̂ɂ���ĕ⏕����Ă��邩��ł��B
�F��x�ɂ���Č��N�ی������S����Spitex�̎��Ԑ����Ⴄ�͓̂��{�̉�쐧�x�Ɠ����ł��B
���N�ی��̊�{�ی��ł́A��t��Spitex���u3�����ōō�60���ԁv�������邱�Ƃ��ł���ƂȂ��Ă��܂��B
����ȏ�̎��Ԑ����K�v�ȏꍇ�A��t�͉������Ă��錒�N�ی��̋������K�v������܂��B
�S�D��{�T�[�r�X�ȊO�̊Ō�Ɖ��
�@�@Spitex�i���邢��Spitex�̃T�[�r�X�����ۂɍs�����v�g�D�j
��{�T�[�r�X�ȊO�ɂ����낢��ȃT�[�r�X����Ă��܂����L���ł��B
���ԊO�̉��A�F�m�ǂȂǂ̊�
�҂̕t���Y���A�������҂̕t���Y���A���̕ۊǁA�����҂̎���×{�A�ƌv�̊Ǘ��A
�H���T�[�r�X�A�h�{���k�A�q��Spitex�A�y�f�B�L���A�A�ɂ݂̎��ÁA�^���ȂǁB
Spitex�̎��s�g�D�ɓ����Ă���
Pro�@Senektute
AHV�̎P���ɂ���܂����A�Ō�ȑO�̘V��҂̉��������Ă��܂��B
���������F�U���ݕ��@�������铙
���z�̒��鐶���K���i�i�Ⴆ�Ίዾ�j���j�������ꍇ�Ȃǂ̕⏕
�V�l�̑�
�Ԉ֎q�݂̑��o���Ȃ�
���N�ی���� / Krankenkasse (��) / Caise d’assurance-maladie�i���j
�X�C�X�̌��N�ی��͋����ł����A���ۂ̋Ɩ��͖��Ԋ�Ƃ��s���Ă��܂��B
���݂̂Ƃ���S���łX�S�Ђقǂ���A������Nj������A�X�C�X�����ȁiEDI)����F����Ȃ���Ȃ�܂���B
��{�ی��̉����\�������ꍇ�A���̐l�̔N��A���N��Ԃɂ�����炸���������Ȃ���Ȃ�Ȃ���
���N�ی��@(KVG Krankenversicherungsgesetz�j�Œ�߂��Ă��܂��B
�P�D��{���N�ی� / Grundversicherung (��) / l’assurance de base�i���j
�������`���t�����Ă����{�ی����ۏ����{�I�Ȉ�ÁB
���ׂĂ̐l���N�ł������������̈�Â��邱�Ƃ�ۏ��܂��B
��ی���
��{�ی��ɉ������Ȃ���Ȃ�Ȃ��̂�
�����ЂɊW�Ȃ��X�C�X�ɋ��Z���邷�ׂĂ̐l�i�q�����܂߉Ƒ��S���j
���R�����A���邢�͂���ȏ�̃X�C�X�؍������O���l
���R���������X�C�X�����ŘJ������O���l�ŁA�O���œ����̌��N�ی��ɉ������Ă��Ȃ��l
���V�����X�C�X�ɋ��Z����l
���X�C�X���Ђ��邢��EU(���B�A��)/ EFTA�iEuropean Fair Trade Association ���B���R�f�A��)���ЂŁA�X�C�X�œ����AEU�������A�A�C�X�����h���邢�̓m���E�F�[�ɋ��Z���� �l�B�i�����Ă��Ȃ��Ƒ����܂ށj
���X�C�X���ЁA���邢��EU/ EFTA���ЂŁA�B��X�C�X����N�������AEU�������A�A�C�X�����h���邢�̓m���E�F�[�ɋ��Z����l�B�i�����Ă��Ȃ��Ƒ����܂ށj
�� �{�l�A���邢�͂��̐V�������V�K��������ꍇ�A�������i�R�����ȓ��j�ɉ�������Ό��N�ی���Ђ͂R�����܂ł����̂ڂ���
��Ô�S���܂��B�������邢�͏o������R�����ȏ�o���Ă��܂����ꍇ�͒lj������𐿋�����A
���Ɏx��������Ô�����S����܂���B
���@EU�������A�A�C�X�����h���邢�̓m���E�F�[�Ō��N�ی��ɉ������Ă���l�́A�X�C�X�ł̉����`���͂���܂���B
�܂���g�فA�̎��و��A���ۋ@�ւ̐E���͂��̉Ƒ����܂߁A�����̋`���͂���܂���B
���N�ی������O�ł��L���Ȃ̂́@
���@�ꎞ�I�ɊO���ɂ���ꍇ�ً̋}���i���s���Ȃǁj
���@�X�C�X�ŕی��ɉ������Ă��āAEU / EFTA�����ɏZ��ł���ꍇ
���@�ٗp�傩������ԃX�C�X���O�֔h�����ꂽ�ꍇ (�Ј��Ɠ����Ă��Ȃ��Ƒ����܂�)
���@���w�A���̑��̗��R�Œ����ԊO���ɑ؍݂���ꍇ�B
���{�̌��N�ی��Ƃ̈Ⴂ
�X�C�X�ɂ͓��{�̍������N�ی��Ƃ����悤�ȑS���I�ȕی����x��A��Ј��̓����Ă���E�ƕʂ̕ی���ЂƂ����̂͂Ȃ��A
�F���Ƃ��������̖��Ԋ�Ƃ��ی��Ɩ���S�����Ă��܂��B
���ꂼ��̉�Ђ����Ђ̊|���z��ݒ肵�Ă���A��ی��҂͎����̊�]����ی���Ђƌ_�A���ꂼ��̒�߂�|�����܂��B
�t�����V�[�Y�iFranchise�j�ƌĂ��N�Ԏ��ȕ��S�z�������Ō���(���݂̂Ƃ���Sfr.300�`2500)���̊z�ɂ��|���z�͈���Ă��܂��B�t�����V�[�Y�������قNJ|���͒Ⴍ�Ȃ�܂��B�t�����V�[�Y���镪�ɑ��āA���߂ĂX�O���̊ҕt�����܂��B
����������A�t�����V�[�Y��300�t�����ƌ��߂��ꍇ�A�N��300�t�����܂ł�100�������Ŏx�����A
���̊z�������ɑ��ď��߂ĕی��������A10���̕��S�ł��ނƂ������Ƃł��B
�|���z�͔�ی��҂̎����z�ɊW�Ȃ��A�ٗp��ɕ��S�`��������܂���B
�]���āA�O���n�̉�ЂȂǂ��Ј����W���I�ɋ������������Ă���ꍇ�ȊO�́A����������V��������܂���B
���A���Ȉ�ɂ�鎡�Ô�Ȃǂ͊�{�ی��ł͈�؎x�����܂���B
�X�C�X���Z�҂̑S�Ă��������Ȃ���Ȃ�Ȃ���{���N�ی��́A
�ǂ̕ی���Ђɓ����Ă�������{���Â�����Ɩ@�Œ�߂��Ă��܂��B
���N�̂悤�ɕی������オ���Ă��邱�����N�A���Ɏ����̒Ⴂ�ƌv�ł͑傫�ȕ��S�ƂȂ��Ă���(�⏕�̏o��ꍇ������)
�A�����ł��|�����̈����Ƃ����T���ĕی���Ђ�������l�������Ă��܂��B
�@
www.bag.admin.ch/kv/beratung/d/index.htm�@
http://www.admin.ch/ch/d/sr/8/832.10.de.pdf�����Q�l�ɂ��܂����B
�ڍׂ͊e�B�̒S���ǁA�ی���Ђɒ��ڂ��₢���킹���������B
�X�C�X�͎��ȕی����Ȃ��H
�l�ی��́A�ی����������̂Ő��܂�������ア�l�ȊO�͂����Ă��Ȃ��B
���Ȉ�̓h�N�^�[�Ƃ������G�X�e�V����
���Ȉ�@�͂��������ǂ����X�p�̂悤�ł���B
�X�C�X�ł͎��ȊW�͗\�h����Β������ɂȂ�悤���Ȃ��Ƃ����l���A
�\�h�̂��߂̒m���͖L�x�ŁA
�l�X���������Ȏ��Ô�킸�ɍςނ̂Ŏ����\�h�P�A��O�ꂵ�Ď��H���Ă���B
�N���[�j���O�ƃ`�F�b�N�A�b�v
�N���[�j���O�S���̎��Ȉ�Ǝ��ÒS���̎��Ȉ�ƕ�����Ă���
�A�����J�ł̎��Ȉ�
�N���[�j���O��p��150�X�C�X�t�����B
�N�ɂQ��N���[�j���O�ŔN�ԗ\�Z��300�t����
���P�t��������P�O�O�~
��{�������������680�t�����B
�N�P��̃N���[�j���O�͌��N�ی��ŃJ�o�[
300�t�����͍����ԋ�
���ȕی���������ƔN�ɍŒ�3000�t�����͂�����
�A�����J�̓X�C�X�̕ی��V�X�e�������f��
�X�C�X�̃V�X�e���̓A�����J�̂���ƂƂĂ��ǂ����Ă���ɂ�������炸�A�����F�ی������{�ł��Ă���B
�q���̎��Ȃɂ��Ă͂܂��ʓr�@�K��
�ی��������悤�ɂȂ��Ă���B
�����p�ی�
�K�v�ɂȂ��Ă���ł͂�����ꂸ�A
�Y�܂�Ă����}�{�ɓ��������_�Ō��ɂ߂Ă����邩�ۂ��f����K�v������B
���[���b�p�ł��A�����J�ł��u�������Ă��邱�Ƃ͐l�Ԃ̍Œ�����v
����ڂ̋����f�@��\��B
�������Ȃ��ŏ��̗\��ɂ͂R�`�U����������B
�u���Ȃ�O�����Ēi��������v�搫�����C�́v�����ȋ���������q�̐e�ɂ͕K�v�B
���ڂ̐f�@�ɂ͐e���K�����s
���̏�Ԃ�f�@�A���^�����A�ʐ^���B�e�B
�u����̖ʒk�܂łɃ����g�Q���B�e�����Ă����悤�Ɂv�ƃ����g�Q����ɍs������Ⳃ��n�����B
�����g�Q����ʂ̓��B�s���������������ēd�b�ŗ\��B
�����g�Q����ł������g�Q���B�e����n���łQ���ԁB
����`�A�m���r���A�{�[���Ƃ��鎞�Ԃ��ł��Ă悩�����悩�����Ǝv�����B
�����g�Q�������Q���āA�e�Ƌ������Ȃ̂Q�Җʒk�B
�{�p���܂��n�܂�Ȃ��A
�����܂ł̎��_�Ŋ��ɐe�͂R�x������@�ƃ����g�Q���ɑ����^��ł���
���ȋ���������q�̐e�ɂ͋������Ȉ�ɒʂ��ȊO�ɂ������g�Q���₱�̌�s���ł��낤�s�v�Ȏ��̔����̂��ߌ��o�O�Ȃւ̎��Ԃ��u�r�́v���K�v�B
�ǂ̂悤�ɂ��ꂩ��{�p���Ă������A�ǂ̂��炢���Ԃ������邩�Ȃǂ����
�i�X�̎��̏�Ԃɂ���ĈقȂ�̂ŁB���ʂ͂Q�N�قǂŏI�����邪�T�N��������ꍇ���j�B
���Ϗ���Ⴂ�A���߂Č�������
��t�̐l�Ԑ��〈�ς���ɋ^�������āu����ς�ʂ̋������Ȃɂ��悤�v�ƂȂ�����A�܂��ŏ��̗\���蒼�����ƂɂȂ�j�B
���ς�́E�E�E
�Q�N���A�T��ɕ����Ďx�����Ă����V�X�e���ŁA���z�R�U�V�O���[���i��R�W���~�j�B
���̂����X�R�T�D�Q�T���[���i��P�O���~�j�͍��ۂ������߂��Ă����B
�c��̂Q�V�R�S�D�V�T���[���B�X�������Ă���C�ӕی��ɂ���đ傫���Ⴄ�B
�C�ӕی��ŁA���ȋ����ւ̃J�o�[���قƂ�ǂȂ��ی��ŁA�S�z�S�B
�J�o�[�������z���S�B
���z�łP�S�C�T���~�B
�܂�u�o�ϗ́v�����āu�q���ɂ����������邱�Ƃ�ܑ̂���Ȃ��o�ϊ��o�v�A
���ȋ���������q�̐e�ɂ͕K�v�B
���������
�u���Ȃ�O�����Ēi��肷��v�搫�ƍ��C�́v�u�C�́v�u�̗́v�u�r�́v�u�o�ϗ́v
�����S�Ă����ȋ���������q�����e�ɂ͕K�v
���l��͎����т�����A���̐l�́u���������v�������������������B
�C�M���X��X�C�X�A�k���Ȃǂł͎����тŁu�炿�v�肳��A�A�E�Ȃǂɉe�����邱�Ƃ������炵���B
�t�����X�ł͂����܂ŏd��
���̂��炢���ȋ����ɂ͐e�́u��Ԍ��v���K�{�Ȃ̂ł��B
�����g�Q���ɒ�K�Ő��������Ȃ���
�u����ς�Y���Ƃ�B���̑O���v�������A���삳��̎����{����S�́A�E�ɃY���Ă����v�ƁB
�u�R���������A�����Ɩ��ʂȂ����R�Ȋ��肪�ł���悤�ɂȂ�v�Ƃ��B

���A���h����ꎞ�A��������ɂ��̂��Ƃ�������
�u�����A���ꓖ�����Ă邩���B�ʂ̃`�[���̃R�[�`�B����Ȃ���ǁA�O�Ɍ���ꂽ���Ƃ�����BNina�͍��T�C�h�ւ̃X�P�[�e�B���O���ア�B����ł�����J�o�[���悤�Ɩ��ʂȗ͂������Ă���B�ǂ����ĂȂ̂��ȁH���āv
�r�Ƃ��r�̂������Ǝv���Ă�������ǁA�����������`�Ɗ��S���ꂽ�B
���̎�̌��N�ɂ܂��b�ɖ��ɋ�������B
�܂��܂��E�l���ȋ�����t�̃t�@���ɂȂ�B
���N���N�A�����Ɩ��̋������Ȓʂ��ɓ��s����悤�ɂȂ�B
�߂ł����A���f�^�V�B
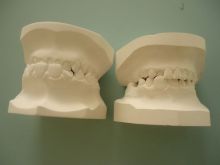
���͂Q�O�O�V�N�ɍ�������^�B�������㎕���O�ɂłĂ��ċ��Z�Ɋ댯�i�����͓��ɃA���y���ŃX�����[��������Ă������Ƃ�����j�Ƃ������ƂłQ�N�����ċ��������B
�E�������������^�B�Q�C�R�N��ɂ̓s�^�`�b�Ɣ������u�i���̎��v�ɂȂ�낤�ȁA�A�܂����B
���ƃX�|�[�c�p�t�H�[�}���X�́A���ڂɊW���Ă��܂��B
���Ɋ{�ɘc�݂��o�Ă���ꍇ�ɂ́A�㔼�g�̕Ȃ�̏Ⴊ�o�₷���Ȃ�܂��B
���́A�����т��������Q�͑�R�����ĕ@�������Ȃ�����A�@�ċz���o���Ȃ�������B
�}�i�[�̖ʂł́A�H�ׂ��ڂ�������������B
�W���͂������Ȃ����肵�܂��B
���������Ӗ��ŏd�v�����鍑������͕̂�����܂��B
���Ǝ����тɖ�肪����ƁA�c��ł��܂����Ƃ������̂ł��B
�z�ł��c�݁A���ɂ⌨���蓙������
�����莝���̕��́A�}�b�T�[�W�����ɏo����H